Pemphigoïde bulleuse
Sauter à la navigation
Sauter à la recherche
La Pemphigoïde bulleuse (PB) est une dermatose inflammatoire qui peut se présenter sous la forme d'un ulcère de jambe
Généralités
Définition et épidémiologie
- La Pemphigoïde bulleuse (PB) est une dermatose bulleuse auto-immune [1]
- C'est une pathologie du sujet âgé dont l'incidence augmente en raison du vieillissement de la population
- - elle touche de façon préférentielle les patients d'âge moyen 80 ans
- - l'incidence est estimée en France à 400 - 500 nouveaux cas par an
- La PB est statistiquement associée à des pathologies neurodégénératives (Maladie d'Alzheimer, Parkinson) [2] et
- - cette association doit inciter à faire réaliser un bilan cognitif chez les patients atteints de PB.
- IL existe par ailleurs une association significative avec la prise de certain médicaments (diurétiques de l'anse, spironolactone, neuroleptiques, gliptines) [3] [4]. Une fois la maladie bulleuse déclenchée, elle évolue pour son propore compte, même après l'arrêt du traitement responsable.
- La PB reste un maladie grave avec un taux de mortalité en France estimé à 30% après 1 an de traitement.
Origine de la PB
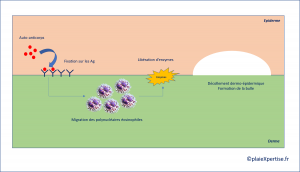
- C'est une maladie auto-immune qui fait partie des dermatoses bulleuses jonctionnelle touchant les sytèmes de la jonction dermo-épidermique
- La fixation des auto-anticorps provoque une réaction inflammatoire avec migration de cellules inflammatoires et, notamment, des polynucléaires éosinophiles
- La libération d'enzymes (protéase, élastase, collagénase) va provoquer le décollement dermo-épidermique et la formation de bulles
Signes cliniques
Bulles
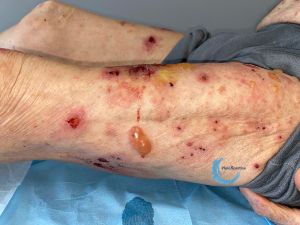
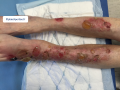
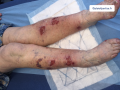
- C'est le signe caractéristique de la PB : des bulles de grande tailles, tendues et à contenu clair, qui surviennent sur une peau pathologique (érythème, lésions eczématiformes ou urticariennes)
- - il existe des formes pauci-bulleuses (< 10 bulles) et des formes multibulleuses (> 10 bulles)
- - les bulles peuvent toucher l'ensemble du corps, mais il existe des formes localisées notamment sur les jambes (formes pré-tibiales)
- - l'atteinte muqueuse est rare
- Les bulles ne sont pas toujours visibles
- - il peut n'exister que des lésions eczématiformes, pendant plusieurs semaines, avant l'apparition de bulles
Prurit
- Un prurit parfois ancien et intense est souvent observé
- Il peut précéder l’apparition de bulles de plusieurs semaines ou mois
Quand penser à une pemphigoïde devant un ulcère de jambe ?
Contexte évocateur
- Patient âgé (> 70 ans)
- Prurit ancien mais qui peut être absent
- - un prurit isolé avec des ulcérations atypiques de jambe doit faire évoquer une PB
Examen clinique
Lésion élémentaire → bulle
- Inconstantes car fragiles
- Bulles tendues de taille variables
- Nombre variable
- - PB pauci bulleuse → < 10 bulles
- - PB multi bulleuse → > 10 bulles
- A contenu clair, plus ou moins hémorragique
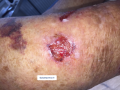
- Les bulles sont fragiles et sont parfois rompues → elles sont remplacées par des érosions ....
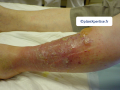
Lésions érosives ou ulcérations superficielles de jambe
- Uniques ou multiples
- Parfois groupées en placard polycyclique
- Plus ou moins recouverte de croûtes
Lésions eczématiformes ou urticariennes
Comment affirmer le diagnostic de pemphigoïde ?
Avis spécialisé en dermatologie
- Pour évoquer d'autres diagnostics différentiels
- Pour proposer des examens complémentaires
Examens à réaliser
Numération Formule
- Présence d'une Hyperéosinophilie qui est fréquente et évocatrice mais inconstante
Immunofluorescence indirecte
- Dosage des Anticorps anti-membrane basale épidermique. Ces anticorps circulants dirigés contre la membrane basale épidermique sont présents dans 70 à 90 % des cas
Biopsies cutanées
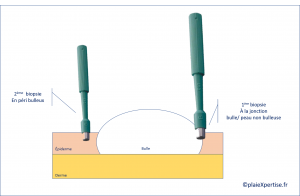
- La biopsie doit être à réalisée sur une bulle récente, à la jonction entre la bulle et la peau non bulleuse → aspect de décollement au niveau de la jonction dermo-épidermique
- Une 2ème biopsie est à faire en péri-bulleux pour étude en immunofluorescence directe (voir le laboratoire d'anatomo-pathologie pour connaitre le milieu de transport) → mise en évidence d'un dépôt linéaire d'IgG et/ou de complément (C3) le long de la membrane basale épidermique. sera réalisée sur une biopsie en péri-bulleux
Quel traitement proposer ?
Évolution & Pronostic
- Il s'agit d'une pathologie grave dont le taux de mortalité à 1 an est de 30 à 40 %. Les décès sont liés à des complications infectieuses ou cardiovasculaires favorisées par le traitement immuno-suppresseur et/ou le terrain fragile
- L'évolution peut être marquée par :
- - une disparition lente nécessitant un traitement prolongé
- - une cortico-résistance nécessitant le recours à des traitements de seconde intention, plus lourds et risqués
- - des récidives
- La prise en charge d'une pemphigoïde bulleuse est rendue difficile en raison du terrain souvent fragilisé
Traitement de première intention
- La corticothérapie locale prolongée est le traitement de première indication permettant une efficacité identique à la corticothérapie générale (à 1 mg/kg/jour) et avec des effets secondaires beaucoup moins importants
- Un protocole est proposé. Il demande une participation active et précise des IDE
Traitement de seconde intention
- Dans les formes multibulleuses et/ou les formes résistantes à la corticothérapie locale
Corticothérapie générale
- La corticothérapie générale reste le traitement qui dispose d'une AMM. Ce traitement a montré son efficacité dans les formes pauci-bulleuses (moins de 10 nouvelles bulles par jour) avec 84 % de contrôle à la 4ème semaine et 13 % de mortalité. Par contre, dans les formes multibulleuses (plus de 10 bulles par jour) il n'y a que 48 % de contrôle de la pathologie à la 4ème semaine et 32 % de mortalité à 1 an avec la nécessité de changer de traitement dans 71 % des cas. Les résultats ont été présenté en congrès mais sont en attente de publication [5]
Méthotrexate (MTX)
- Le MTX était un traitement de recours pour les PB cortico-résitantes ou cortico-dépendantes.
- Ce traitement a été évalué en 1ère intention dans un essai du groupe bulles de la Société Française de Dermatologie.
L'association MTX et corticothéapie locale en coure plus courte permet un contrôle identique de la pathologie avec un taux de rechute diminué et n taux de patients en rémission plus élevé
- Le risque d'intolérance du MTX dans une population âgée polypathologique doit néanmoins faire réserver ce traitement aux patients en bon état général sans contre-in dication au MTX
Autres immunosuppresseurs
PNDS Pemphigoïde Bulleuse 2020 → la référence
Références
- ↑ www.has-sante.fr/upload/docs/application/pdf/2016-06/pnds_-_pemphigoide_bulleuse_pb.pdf
- ↑ Langan SM, Groves RW, West J. The relationship between neurological disease and bullous pemphigoid : A population-based case-control study. J Invest Dermatol 2011;131:631-7.
- ↑ Lloyd-Lavery A, Chi CC, Wojnarowska F, et al. The associations between bullous pemphigoid and drug use : A UK case-control study. JAMA Dermatol 2013; 149:58-62.
- ↑ Schmutz JL. Confirmation of gliptin-associated risk of bullous pemphigoid. Ann Dermatol Venereol. 2019 Nov;146(11):764-766
- ↑ Joly P et al . American Academy of Dermatology 2018