Ulcère drépanocytaire
Sauter à la navigation
Sauter à la recherche
Drépanocytose[1]
Physiopathologie
- La drépanocytose est une maladie génétique de l'hémoglobine (hémoglobinopathie) de transmission autosomique récessive, très fréquente dans les populations originaires de l'Afrique subsaharienne
- Il s'agit d'une mutation sur le gène β de l'hémoglobine (chromosome 16) qui est responsable d'une la synthèse anormale de l'hémoglobine
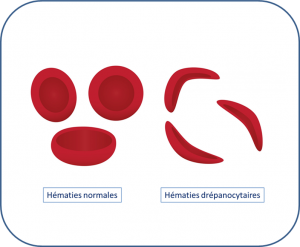
- - L'hémoglobine, dans des situations d'hypoxie, va se déformer entraînant une déformation des hématies en forme de "faux" (falciformation)
- - Une occlusion capillaire se produit associée à une hypoxie / anoxie tissulaire puis un infarctus tissulaire dans le territoire correspondant
- - L'anomalie de l'hémoglobine est, par ailleurs, responsable d'une hyperviscosité sanguine avec des phénomène occlusifs
Diagnostic de la drépanocytose
- Électrophorèse de l'hémoglobine
- Il existe des tests de diagnostic rapide
Complications de la drépanocytose
- Une anémie hémolytique chronique
- Des complications vaso-occlusives parmi lesquelles il faut isoler les formes aiguës et les formes chroniques
- - Crises vaso-occlusives osseuses / Ostéonécroses
- - Atteinte hépatique / rénale / cardiaque / Syndrome thoracique et HTAP / rétinopathie / Vasculopathie cérébrale
- - Grossesses pathologiques
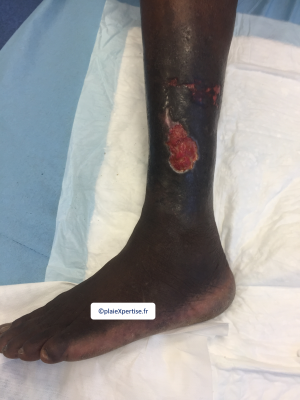
- - Ulcères de jambe = ulcère drépanocytaire
- Les crises vaso-occlusives peuvent être favorisées par :
- - Déshydratation
- - Variations de la météo
- - Effort intense et prolongé
- - Stress
- - Alcool
- - Période de règles
- - Hypoxie : désaturation nocturne / apnée du sommeil
Ulcère drépanocytaire[2]
Épidémiologie
- La prévalence des ulcères de jambe, chez les patients drépanocytaires, varie de 5 à 20 %
- Les ulcères apparaissent chez des sujets jeunes (jeunes adultes)
- Facteurs de risque :
- - Âge > 15 ans
- - Sexe masculin
- - Antécédents d'ulcères
- - Insuffisance veineuse associée
- - Anémie avec hémoglobine < 6g/dl
- - Type de drépanocytose
Physiopathologie
Ulcère microvasculaire
Aspect clinique
- Localisation malléolaire
- - Uni ou bilatérale
- Taille : 2 tableaux sont à reconnaître
- - ulcères de petite taille qui cicatrisent en quelques semaines à quelques mois
- - ulcères de grande taille qui ne cicatrisent pas, ou très brièvement, et récidivent de façon régulière
- Ces ulcères sont souvent très douloureux altérant la qualité de vie et source de handicap
Complications des ulcères drépanocytaires
- - Dermohypodermite bactérienne (érysipèle)
- - Ostéite
- Dermite d'irritation et eczéma péri-lésionnel
- Altération de la qualité de vie : syndrome dépressif / handicap fonctionnel et professionnel
Prise en charge des ulcères drépanocytaires
Chercher une autre étiologie
Un avis spécialisé s'impose si l'étiologie drépanocytaire s'impose
- Pour s'assurer le l'absence d'autre complication
- Repérer des formes sévères. Récemment, un tableau clinique particulier a été isolé associant : ulcère + priapisme + HTAP et témoin des complications de l'hémolyse[3]
- Discuter une prise en charge globale
- Prendre en charge les facteurs de récidive
- - Limiter les traumatismes : chaussage / trauma professionnels / piqûre de moustique
- - Lutter contre la xérose cutanée par des crèmes émollientes pour limiter le prurit
Traitement antalgique
- Traitement médicamenteux
- [[Traitement non médicamenteux de la douleur des ulcères de jambe|Traitement non médicamenteux]]
Lutter contre l’œdème
- Compression +++++
- Lutter contre l'insuffisance veineuse
Lutter contre l'ankylose
- Kinésithérapie mobilisatrice
Traitement local
- Détersion : aucune contre-indication sauf celle de la douleur qui doit être réduite avant un geste de Détersion
- Greffe de peau : ce traitement est souvent proposé mais avec un risque de récidive important
Références
- ↑ Lionnet F, Stankovic-Stojanovic K, Girot R. Drépanocytose de l'adulte. EMC-Hématologie 2018;13(4):1-18 [Article 13-006-D-14]
- ↑ Cours 2018 du DU de cicatrisation des plaies, brûlures et nécroses - Paris VII - " Drépanocytose et cicatrisation" - Elena FOÏS - http://www.cicatrisation.info/diplome-universitaire/enseignement/le-programme.html
- ↑ Kato GJ et al.Lactate deshydrogenase as a biomarker of hemolysis-associated nitric oxyd resistance, priapisme, leg ulcerations, pulmonary hypertension, ansd death in patients with sickle cell disease. Blood 2006;107:2279