Différences entre versions de « Pemphigoïde bulleuse »
Sauter à la navigation
Sauter à la recherche
| Ligne 1 : | Ligne 1 : | ||
| − | La '''Pemphigoïde bulleuse''' est une dermatose inflammatoire qui peut se présenter sous la forme d'un ulcère de jambe | + | La '''Pemphigoïde bulleuse''' est une dermatose inflammatoire qui peut se présenter sous la forme d'un ulcère de jambe |
==Généralités== | ==Généralités== | ||
| Ligne 7 : | Ligne 7 : | ||
===Définition et épidémiologie=== | ===Définition et épidémiologie=== | ||
| − | * La Pemphigoïde bulleuse (PB) est une dermatose bulleuse auto immune. <ref>www.has-sante.fr/upload/docs/application/pdf/2016-06/pnds_-_pemphigoide_bulleuse_pb.pdf</ref> | + | * La Pemphigoïde bulleuse (PB) est une dermatose bulleuse auto-immune. <ref>www.has-sante.fr/upload/docs/application/pdf/2016-06/pnds_-_pemphigoide_bulleuse_pb.pdf</ref> |
| − | * C'est une pathologie du sujet âgé dont l'incidence augmente en raison du vieillissement de la population | + | * C'est une pathologie du sujet âgé dont l'incidence augmente en raison du vieillissement de la population |
| − | * La PB est statistiquement | + | * La PB est statistiquement associée à des pathologies neurodégénératives (Maladie d'Alzheimer, Parkinson) <ref>Langan SM, Groves RW, West J. The relationship between neurological disease and bullous pemphigoid : A population-based case-control study. J Invest Dermatol 2011;131:631-7.</ref> et à la prise de certain médicaments ( diurétiques de l'anse, spironolactone, neuroleptiques, gliptines). <ref>Lloyd-Lavery A, Chi CC, Wojnarowska F, et al. The associations between bullous pemphigoid and drug use : A UK case-control study. JAMA Dermatol 2013; 149:58-62.</ref> <ref>Schmutz JL. Confirmation of gliptin-associated risk of bullous pemphigoid. Ann Dermatol Venereol. 2019 Nov;146(11):764-766</ref> |
===Origine de la PB=== | ===Origine de la PB=== | ||
| − | * C'est une maladie auto-immune: des auto anticorps sont dirigés contre deux protéines (AgPB230 et AgPB180) | + | * C'est une maladie auto-immune : des auto-anticorps sont dirigés contre deux protéines (AgPB230 et AgPB180) présentes à la jonction entre l'épiderme et le derme |
| − | * La fixation des auto anticorps provoque une réaction inflammatoire avec | + | * La fixation des auto-anticorps provoque une réaction inflammatoire avec migration de cellules inflammatoires et, notamment, des polynucléaires éosinophiles |
| − | * La libération d'enzymes (protéase, élastase, collagénase) va provoquer le décollement dermo-épidermique et la formation de [[Bulles| | + | * La libération d'enzymes (protéase, élastase, collagénase) va provoquer le décollement dermo-épidermique et la formation de [[Bulles|bulles]] |
===Signes cliniques=== | ===Signes cliniques=== | ||
| Ligne 25 : | Ligne 25 : | ||
=====Bulles===== | =====Bulles===== | ||
| − | * C'est le signe caractéristique de la PB: des [[Bulles|bulles]] de grande tailles, tendues et à contenu clair, qui surviennent sur une peau pathologique ( érythème, lésions eczématiformes ou urticariennes) | + | * C'est le signe caractéristique de la PB : des [[Bulles|bulles]] de grande tailles, tendues et à contenu clair, qui surviennent sur une peau pathologique (érythème, lésions eczématiformes ou urticariennes) |
| − | ::- il existe des formes pauci bulleuses ( < 10 bulles) et des formes | + | ::- il existe des formes pauci-bulleuses (< 10 bulles) et des formes multibulleuses (> 10 bulles) |
| − | ::- les bulles peuvent toucher l'ensemble du corps, mais il existe des formes localisées notamment sur les jambes ( formes pré tibiales) | + | ::- les bulles peuvent toucher l'ensemble du corps, mais il existe des formes localisées notamment sur les jambes (formes pré-tibiales) |
| − | ::- l'atteinte muqueuse est rare | + | ::- l'atteinte muqueuse est rare |
* Les bulles ne sont pas toujours visibles | * Les bulles ne sont pas toujours visibles | ||
| − | ::- il peut n'exister que des lésions eczématiformes pendant plusieurs semaines avant l'apparition de bulles | + | ::- il peut n'exister que des lésions eczématiformes, pendant plusieurs semaines, avant l'apparition de bulles |
| − | ::- les bulles persistent quelques jours puis laissent place | + | ::- les bulles persistent quelques jours puis laissent place à des [[Erosion|érosions]] arrondies post-bulleuses (après effraction et élimination du toit de la bulle) et à des [[Croûtes|crôutes]] |
=====Prurit===== | =====Prurit===== | ||
| − | * Un prurit parfois ancien et intense est souvent observé | + | * Un prurit parfois ancien et intense est souvent observé |
| − | * Il peut précéder l’apparition de bulles de plusieurs semaines ou mois | + | * Il peut précéder l’apparition de bulles de plusieurs semaines ou mois |
| − | ==Quand | + | ==Quand penser à une pemphigoïde devant un ulcère de jambe ?== |
===Contexte évocateur=== | ===Contexte évocateur=== | ||
| Ligne 51 : | Ligne 51 : | ||
* Patient âgé (> 70 ans) | * Patient âgé (> 70 ans) | ||
| − | * Prurit ancien | + | * Prurit ancien mais qui peut être absent |
| − | ::- un prurit isolé avec des ulcérations atypiques de jambe doit faire évoquer une PB | + | ::- un prurit isolé avec des ulcérations atypiques de jambe doit faire évoquer une PB |
===Examen clinique=== | ===Examen clinique=== | ||
| Ligne 63 : | Ligne 63 : | ||
* Parfois groupées en placard polycyclique | * Parfois groupées en placard polycyclique | ||
| − | * Plus ou moins recouverte de | + | * Plus ou moins recouverte de croûtes |
=====Présence de bulles parfois===== | =====Présence de bulles parfois===== | ||
| Ligne 71 : | Ligne 71 : | ||
* En périphérie des érosions sur la jambe | * En périphérie des érosions sur la jambe | ||
| − | * Parfois | + | * Parfois à distance |
| − | * A contenu clair , plus ou moins hémorragique | + | * A contenu clair, plus ou moins hémorragique |
| − | =====Lésions eczématiformes ou | + | =====Lésions eczématiformes ou urticariennes===== |
<gallery> | <gallery> | ||
| Ligne 94 : | Ligne 94 : | ||
* Pour proposer des examens complémentaires | * Pour proposer des examens complémentaires | ||
| − | ===Examens | + | ===Examens à réaliser=== |
=====Numération Formule===== | =====Numération Formule===== | ||
| − | * Présence d'une '''Hyperéosinophilie''' | + | * Présence d'une '''Hyperéosinophilie''' qui est fréquente et évocatrice mais inconstante |
=====Immunofluorescence indirecte===== | =====Immunofluorescence indirecte===== | ||
| − | * Dosage des '''Anticorps anti membrane basale épidermique'''. Ces anticorps circulants | + | * Dosage des '''Anticorps anti-membrane basale épidermique'''. Ces anticorps circulants dirigés contre la membrane basale épidermique sont présents dans 70 à 90 % des cas |
=====Biopsies cutanées===== | =====Biopsies cutanées===== | ||
| − | * Une biopsie à | + | * Une biopsie à réaliser sur une bulle récente, à la jonction entre la bulle et la peau non bulleuse → aspect de décollement au niveau de la jonction dermo-épidermique |
| − | * Une biopsie à faire en péri bulleux pour étude en immunofluorescence directe ( voir le laboratoire d' | + | * Une biopsie à faire en péri-bulleux pour étude en immunofluorescence directe (voir le laboratoire d'anatomo-pathologie pour connaitre le milieu de transport) → mise en évidence d'un dépôt linéaire d'IgG et/ou de complément (C3) le long de la membrane basale épidermique. sera réalisée sur une biopsie en péri-bulleux |
==Quel traitement proposer ?== | ==Quel traitement proposer ?== | ||
| Ligne 114 : | Ligne 114 : | ||
===Évolution & Pronostic=== | ===Évolution & Pronostic=== | ||
| − | * Il s'agit d'une pathologie grave dont le taux de mortalité | + | * Il s'agit d'une pathologie grave dont le taux de mortalité à 1 an est de 30 à 40 %. Les décès sont liés à des complications infectieuses ou cardiovasculaires favorisées par le traitement immuno-suppresseur et/ou le terrain fragile |
| − | * L'évolution peut être marquée par | + | * L'évolution peut être marquée par : |
::- une disparition lente nécessitant un traitement prolongé | ::- une disparition lente nécessitant un traitement prolongé | ||
| − | ::- une cortico-résistance nécessitant le recours | + | ::- une cortico-résistance nécessitant le recours à des traitements de seconde intention, plus lourds et risqués |
::- des récidives | ::- des récidives | ||
| − | * La prise en charge d'une pemphigoïde bulleuse est rendue difficile en raison du terrain souvent fragilisé | + | * La prise en charge d'une pemphigoïde bulleuse est rendue difficile en raison du terrain souvent fragilisé |
===Traitement de première intention=== | ===Traitement de première intention=== | ||
| − | * La corticothérapie locale | + | * La corticothérapie locale prolongée est le traitement de première indication permettant une efficacité identique à la corticothérapie générale (à 1 mg/kg/jour) et avec des effets secondaires beaucoup moins importants |
| − | * Un [[Ordonnance - Protocole de soin|protocole]] est proposé. Il demande une participation active et précise des IDE | + | * Un [[Ordonnance - Protocole de soin|protocole]] est proposé. Il demande une participation active et précise des IDE |
===Traitement de seconde intention=== | ===Traitement de seconde intention=== | ||
| − | * Dans les | + | * Dans les formes multibulleuses et/ou les formes résistantes à la corticothérapie locale |
=====Corticothérapie générale===== | =====Corticothérapie générale===== | ||
| − | * La corticothérapie générale reste le traitement qui dispose d'une AMM. Ce traitement a montré son efficacité | + | * La corticothérapie générale reste le traitement qui dispose d'une AMM. Ce traitement a montré son efficacité dans les formes pauci-bulleuses (moins de 10 nouvelles bulles par jour) avec 84 % de contrôle à la 4ème semaine et 13 % de mortalité. Par contre, dans les formes multibulleuses (plus de 10 bulles par jour) il n'y a que 48 % de contrôle de la pathologie à la 4ème semaine et 32 % de mortalité à 1 an avec la nécessité de changer de traitement dans 71 % des cas. Les résultats ont été présenté en congrès mais sont en attente de publication.<ref>Joly P et al . American Academy of Dermatology 2018</ref> |
=====Méthotrexate (MTX) ===== | =====Méthotrexate (MTX) ===== | ||
Version du 15 avril 2020 à 09:10
La Pemphigoïde bulleuse est une dermatose inflammatoire qui peut se présenter sous la forme d'un ulcère de jambe
Généralités
Fichier:PB.png
Physiopathologie de la pemphigoïde bulleuse
Définition et épidémiologie
- La Pemphigoïde bulleuse (PB) est une dermatose bulleuse auto-immune. [1]
- C'est une pathologie du sujet âgé dont l'incidence augmente en raison du vieillissement de la population
- La PB est statistiquement associée à des pathologies neurodégénératives (Maladie d'Alzheimer, Parkinson) [2] et à la prise de certain médicaments ( diurétiques de l'anse, spironolactone, neuroleptiques, gliptines). [3] [4]
Origine de la PB
- C'est une maladie auto-immune : des auto-anticorps sont dirigés contre deux protéines (AgPB230 et AgPB180) présentes à la jonction entre l'épiderme et le derme
- La fixation des auto-anticorps provoque une réaction inflammatoire avec migration de cellules inflammatoires et, notamment, des polynucléaires éosinophiles
- La libération d'enzymes (protéase, élastase, collagénase) va provoquer le décollement dermo-épidermique et la formation de bulles
Signes cliniques
Bulles
- C'est le signe caractéristique de la PB : des bulles de grande tailles, tendues et à contenu clair, qui surviennent sur une peau pathologique (érythème, lésions eczématiformes ou urticariennes)
- - il existe des formes pauci-bulleuses (< 10 bulles) et des formes multibulleuses (> 10 bulles)
- - les bulles peuvent toucher l'ensemble du corps, mais il existe des formes localisées notamment sur les jambes (formes pré-tibiales)
- - l'atteinte muqueuse est rare
- Les bulles ne sont pas toujours visibles
- - il peut n'exister que des lésions eczématiformes, pendant plusieurs semaines, avant l'apparition de bulles
Prurit
- Un prurit parfois ancien et intense est souvent observé
- Il peut précéder l’apparition de bulles de plusieurs semaines ou mois
Quand penser à une pemphigoïde devant un ulcère de jambe ?
Contexte évocateur
- Patient âgé (> 70 ans)
- Prurit ancien mais qui peut être absent
- - un prurit isolé avec des ulcérations atypiques de jambe doit faire évoquer une PB
Examen clinique
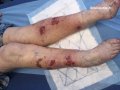
Lésions érosives ou ulcérations superficielles de jambe
- Uniques ou multiples
- Parfois groupées en placard polycyclique
- Plus ou moins recouverte de croûtes
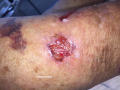
Présence de bulles parfois
- Inconstantes car fragiles
- En périphérie des érosions sur la jambe
- Parfois à distance
- A contenu clair, plus ou moins hémorragique
Lésions eczématiformes ou urticariennes
- PB3.png
- PB7.png
- PB12.png
Comment affirmer le diagnostic de pemphigoïde ?
Avis spécialisé en dermatologie
- Pour évoquer d'autres diagnostics différentiels
- Pour proposer des examens complémentaires
Examens à réaliser
Numération Formule
- Présence d'une Hyperéosinophilie qui est fréquente et évocatrice mais inconstante
Immunofluorescence indirecte
- Dosage des Anticorps anti-membrane basale épidermique. Ces anticorps circulants dirigés contre la membrane basale épidermique sont présents dans 70 à 90 % des cas
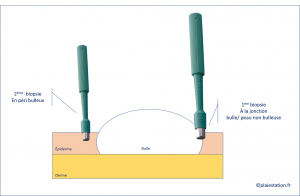
Biopsies cutanées
- Une biopsie à réaliser sur une bulle récente, à la jonction entre la bulle et la peau non bulleuse → aspect de décollement au niveau de la jonction dermo-épidermique
- Une biopsie à faire en péri-bulleux pour étude en immunofluorescence directe (voir le laboratoire d'anatomo-pathologie pour connaitre le milieu de transport) → mise en évidence d'un dépôt linéaire d'IgG et/ou de complément (C3) le long de la membrane basale épidermique. sera réalisée sur une biopsie en péri-bulleux
Quel traitement proposer ?
Évolution & Pronostic
- Il s'agit d'une pathologie grave dont le taux de mortalité à 1 an est de 30 à 40 %. Les décès sont liés à des complications infectieuses ou cardiovasculaires favorisées par le traitement immuno-suppresseur et/ou le terrain fragile
- L'évolution peut être marquée par :
- - une disparition lente nécessitant un traitement prolongé
- - une cortico-résistance nécessitant le recours à des traitements de seconde intention, plus lourds et risqués
- - des récidives
- La prise en charge d'une pemphigoïde bulleuse est rendue difficile en raison du terrain souvent fragilisé
Traitement de première intention
- La corticothérapie locale prolongée est le traitement de première indication permettant une efficacité identique à la corticothérapie générale (à 1 mg/kg/jour) et avec des effets secondaires beaucoup moins importants
- Un protocole est proposé. Il demande une participation active et précise des IDE
Traitement de seconde intention
- Dans les formes multibulleuses et/ou les formes résistantes à la corticothérapie locale
Corticothérapie générale
- La corticothérapie générale reste le traitement qui dispose d'une AMM. Ce traitement a montré son efficacité dans les formes pauci-bulleuses (moins de 10 nouvelles bulles par jour) avec 84 % de contrôle à la 4ème semaine et 13 % de mortalité. Par contre, dans les formes multibulleuses (plus de 10 bulles par jour) il n'y a que 48 % de contrôle de la pathologie à la 4ème semaine et 32 % de mortalité à 1 an avec la nécessité de changer de traitement dans 71 % des cas. Les résultats ont été présenté en congrès mais sont en attente de publication.[5]
Méthotrexate (MTX)
- Le MTX est réservé habituellement aux cas de PB corticodépendantes
Autres immunosuppresseurs
Références
- ↑ www.has-sante.fr/upload/docs/application/pdf/2016-06/pnds_-_pemphigoide_bulleuse_pb.pdf
- ↑ Langan SM, Groves RW, West J. The relationship between neurological disease and bullous pemphigoid : A population-based case-control study. J Invest Dermatol 2011;131:631-7.
- ↑ Lloyd-Lavery A, Chi CC, Wojnarowska F, et al. The associations between bullous pemphigoid and drug use : A UK case-control study. JAMA Dermatol 2013; 149:58-62.
- ↑ Schmutz JL. Confirmation of gliptin-associated risk of bullous pemphigoid. Ann Dermatol Venereol. 2019 Nov;146(11):764-766
- ↑ Joly P et al . American Academy of Dermatology 2018