Dermo Hypodermite Bactérienne Nécrosante
Sauter à la navigation
Sauter à la recherche

Les Dermo Hypodermites Bactériennes Nécrosantes(DHBN) sont des complications infectieuses graves des ulcères de jambe
Définition
- Une DHBN est forme sévère de Dermo Hypodermite bactérienne qui atteint le derme, l'hypoderme et parfois les structures sous-aponévrotiques
- La caractéristique clinique est la présence de lésions nécrotiques, à la différence du tableau de Dermohypodermite bactérienne non nécrosante (érysipèle)
- Deux formes cliniques sont définies :
- - La DHBN qui ne dépasse pas l'aponévrose superficielle
- - La fasciite nécrosante qui atteint les structures sous-aponévrotiques et peut provoquer une myosite infectieuse
- Les DHBN sont des urgences médico-chirurgicales avec un pronostic lié à la rapidité de prise en charge. Il est donc impératif de connaitre les signes cliniques de ces pathologies qui peuvent compliquer un ulcère de jambe. La mortalité est de 30 %
Physiopathologie
Microbiologie
- Le Streptocoque pyogene est le responsable le plus fréquent, mais il est souvent associé dans ces tableaux à d'autres bactéries
- La charge bactérienne est plus importante que dans l'érysipèle
Histoire naturelle
- Le germe pénètre le plus souvent par une porte d'entrée cutanée
- - soit une vaste lésion type ulcère de jambe
- - soit à partir d'une plaie de très petite taille : piqûre d'insecte, intertrigo inter orteil , soins de pédicurie...
- - parfois, la porte d'entrée n'est pas retrouvée à l'examen clinique
- La nécrose, élément essentiel du tableau clinique, évolue de la profondeur (hypoderme) vers la surface
- - Les lésions profondes sont beaucoup plus sévères que les lésions visibles à l'examen clinique
- - Il faut diagnostiquer ce tableau très tôt, parfois avant que les zones nécrotiques ne soient véritablement visibles en surface
Facteurs favorisants
- Diabète
- Obésité (IMC>30)
- Malnutrition
- Varicelle chez l'enfant
- Âge > 60 ans
- Insuffisance veineuse
- Toxicomanie intra-veineuse
- Artériopathie des membres inférieurs
- Prise d'anti-inflammatoires non stéroïdiens
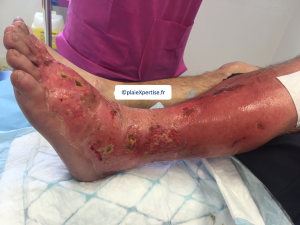
Tableau clinique : quand évoquer une DHBN devant un ulcère de jambe ?

Dermo Hypodermite Bactérienne Nécrosante (Plus de photos)
Présentation initiale : celle d'un érysipèle (DHBN)
- Tableau de grosse jambe rouge aiguë fébrile
- Placard inflammatoire initialement bien limité
Présence de signes de gravité
Lésions inflammatoires extensives
- Induration des tissus au delà des lésions visibles
- Apparition de placards grisâtres évoluant vers la nécrose : taches cyaniques avec lésions bulleuses (séreuses et/ou hémorragiques)
- Possibilité de crépitation sous-cutanée en cas de présence de bactéries anaérobies
- Extension rapide → importance de délimiter, dès le début de l'évolution, les bords du placard inflammatoire
- Extériorisation d'abcès avec écoulement purulent et malodorant
Douleur intense
- Douleur non soulagée par les antalgiques et qui s'étend
- Ces douleurs contrastent avec l'hypoesthésie des placards nécrotiques : cette hypoesthésie est liée à la nécrose des récepteurs sensitifs cutanés
Retentissement général
- Fièvre
- Altération de l'état général
- Présence de signes de choc possible
Diagnostic essentiellement clinique
- En cas de suspicion clinique, il ne faut pas perdre de temps à attendre des résultats biologiques ou une imagerie +++++
- Un appel au Centre 15 est indispensable pour un transfert rapide en unité spécialisée
Biologie
- Syndrome inflammatoire biologique avec élévation de la CRP
- Hémocultures (aéro-anaérobies)
- Élévation des CPK
Imagerie
- Scanner et IRM pourront guider les chirurgiens et peuvent montrer des bulles d'air dans les tissus
Prise en charge en urgence
- Il s'agit d'une urgence médico-chirurgicale avec un débridement chirurgical et une antibiothérapie adaptée
Débridement chirurgical large
- Élimination de tous les tissus nécrosés qui impose parfois une amputation
- Drainage et excision de tous les fascias
- Prélèvements bactériologiques profonds
Antibiothérapie intra-veineuse
- Protocoles à discuter avec les Infectiologues en prenant en compte les anaérobies
Mesures de réanimation
- Prise en charge des défaillances d'organes
- Prise en charge des comorbidités
- Prophylaxie des thromboses veineuses
- Prévention anti-tétanique
Mesures adjuvantes
- Oxygénothérapie hyperbare
- Chirurgie réparatrice dans un second temps si nécessaire