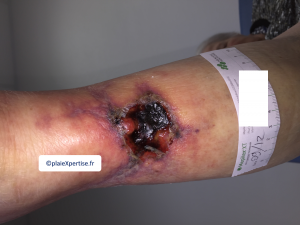
Angiodermite nécrosante
Sauter à la navigation
Sauter à la recherche
Les ulcères par Angiodermite nécrosante (AN)[1] [2] [3]font partie des ulcères d'étiologie microvasculaires ( Cours complet sur Les Mercredis de la Cicat - Saison 5)
Définition
- Le terme Angiodermite nécrosante est une spécificité française.
- - Dans la littérature française, on parle également d'ulcère de Martorell, du nom de Fernando Martorell, cardiologue espagnol qui a décrit les premiers cas en 1945
- - Dans la littérature anglo-saxonne, on trouvera plutôt le terme de HyperTensive Leg Ulcer ( HTLU), en rappel à la physiopathologie
- C'est la 4ème cause d'ulcère de jambe qui représente, selon les séries, de 10 à 15 % des étiologies
Physiopathologie
- L'origine de l'Angiodermite nécrosante est incomplètement connue
- - cette pathologie est indépendante de l'artériopathie oblitérante des membres inférieurs (AOMI) et de l'insuffisance veineuse
- - l'hypertension artérielle serait en cause par son retentissement sur la micro-circulation cutanée
- Hypothèses évoquées → voir ici
Terrain prédisposant
Population touchée préférentiellement
- Prédominance féminine
- Âge moyen : 75 ans (40 à 85)
On évoquera surtout l'hypothèse d'un ulcère par angiodermite devant
Des co-morbidités
- HTA présente chez 94 % des patients. Cette HTA peut être bien équilibrée
- Diabète chez 39 % des patients
La notion de traumatisme initial est importante
- Un traumatisme initial, parfois minime et qui peut paraitre anecdotique par rapport à l'importance des lésions
- Un phénomène de pathergie doit être évoqué
Aspect de la plaie
- De façon globale et synthétique, un ulcère par AN débute souvent par un traumatisme et évolue sous forme d'un ulcère superficiel nécrotique hyperalgique d'extension centrifuge
Localisation préférentielle
- Classiquement on évoque un ulcère de la face antéro-externe de jambe
- La localisation en regard du tendon d'Achille est très fréquente, souvent en rapport avec un traumatisme initial , notamment au niveau des chaussures
Berges
Fond
- Ulcère superficiel nécrotique. Mais en phase tardive, le fond peut être partiellement bourgeonnant
Douleur
- Le caractère spontanément douloureux de ces ulcères est un élément très important de diagnostic
- La douleur est souvent très intense et invalidante, sans majoration nocturne comme dans l'artériopathie oblitérante des membres inférieurs
- Il y a souvent une majoration lors du lever et une douleur, induite lors des pansements, qui limitent toute procédure de soins
Aspect de la peau péri lésionnelle
- Un liseré livédoïde est souvent présent et caractérise l'AN. Il s'agit d'une zone violacée, marbrée et pré-nécrotique qui peut s'étendre de quelques millimètres à quelques centimètres des berges
- Ce liseré est important pour étayer le diagnostic mais il peut manquer notamment dans les formes anciennes
Examen complémentaire
- Devant un tableau évocateur d'AN, un avis spécialisé rapide nous semble indiqué : pour une prise en charge optimale et pour discuter des examens complémentaires nécessaires surtout pour éliminer un autre diagnostic
Diagnostics différentiels
| Ischémie critique(AOMI) | Calciphylaxie | Pyoderma gangrenosum | Vascularite |
|---|
Éliminer une pathologie veineuse et artérielle
- Doppler veineux
- Doppler artériel
Éliminer une cause intra-vasculaire
- Biologie sur avis médical spécialisé : Cryoglobuline / Anti-phospholipides / Bilan de thrombophilie
Éliminer une autre cause de nécrose cutanée
- Infectieuse / Médicament ( AVK...) /....
Faut il faire une biopsie ?
- Elle n'est pas indispensable au diagnostic, sauf si on souhaite absolument éliminer une autre pathologie
- Une étude récente[4] a montré que l'aspect histologique artériosclérose n'était pas spécifique de l'AN, mais en rapport avec l'âge des patients
- Risque de poussée inflammatoire non négligeable
Pronostic
Une cicatrisation lente
- Par expérience, les ulcères par AN cicatrisent pratiquement toujours, mais avec des délais souvent prolongés de 6 mois en moyenne
Une évolution marquée par
- Des poussées évolutives nécrotiques et douloureuses
- Des récidives dans 60 à 80 % des cas, de façon homo ou controlatérale
- Une aggravation possible par phénomène de pathergie, notamment lors d'une détersion mécanique ou chirurgicale
- Le taux d'amputation est faible : 0.5 %
Des complications marquées par
- La douleur qui nécessite souvent une prise en charge spécifique. Des effets secondaires des antalgiques sont possibles.
- Une exposition de tendon qui nécessite parfois un parage chirurgical avec des séquelles fonctionnelles
- Une perte d'autonomie
- L'association Angiodermite Nécrosante & Hyper Tension Artérielle Pulmonaire (HTAP) n'est pas confirmée
Orientation thérapeutique
Les ulcères par angiodermite nécrosante nécessitent une prise en charge rapide
- Plusieurs axes doivent être évoqués
| Prise en charge de la douleur | Détersion | Électrostimulation | Greffe | Dermocorticoïdes | Choix d'un pansement | Repos & Décharge | Compression |
|---|
- Pour une prise en charge optimale, nous conseillons de prendre un avis spécialisé dès la reconnaissance d'une angiodermite nécrosante pour limiter les perte de temps
Prise en charge de la douleur
- C'est souvent une urgence eu égard à son intensité et son retentissement. La prise en charge de la douleur justifie un avis spécialisé sans délai
- Moyens thérapeutiques
- - Palier III avec des risques de surdosage
- - Greffe cutanée "en urgence"", même parfois sur des plaies nécrotiques et inflammatoires. La greffe n'est réalisée qu'à visée antalgique
- - Cathéter péri-nerveux de Ropivacaïne (Naropéïne)
Détersion
- Cependant, une détersion mécanique doit absolument être évitée en raison du risque de poussée évolutive induite par le traumatisme. On peut, sous réserve d'une sédation parfaite de la douleur, éliminer la nécrose humide en surface, sans être excessif, ni chercher "à trop bien faire"
- La détersion humide (Hydrogel / Irrigo absorbant...) est, dans notre expérience, à risque. Nous avons constaté qu'en momifiant la nécrose sur un ulcère par angiodermite, les phénomènes inflammatoires, et parfois la douleur, se réduisaient. A l'inverse, avec des pansements détersifs humides, l’inflammation locale, le liseré livédoïde et la douleur sont souvent majorés.
- L'électrostimulation est une technique de Détersion particulièrement adaptée aux ulcères par angiodermite (cf. chapitre suivant)
- La technique de Thérapie par Pression Négative + Instillation (Veraflo - KCI) peut être utilisée sous réserve d'une sédation parfaite de la douleur. Pour éviter les phénomènes de pathergie, nous utilisons une interface lipidocolloïde entre la plaie et la mousse du pansement de TPN
Électrostimulation
- Cette technique de soin nous parait être particulièrement indiquée pour les ulcères par angiodermite
- Ce traitement permet de réduire spécifiquement la douleur et de diminuer la consommation d'antalgiques de palier III[5]
- L’électrostimulation permet, en outre, une Détersion autolytique prudente (données non publiées)
Greffe autologue de peau[6][7]
- Depuis de nombreuses années la greffe autologue est le traitement de choix pour les angiodermites nécrosantes
- - Des greffes réalisées, même sur une plaie nécrotique, permettent de limiter l'extension de la nécrose
- - La greffe a un effet antalgique
- Des greffes itératives sont souvent proposées pour obtenir une cicatrisation durable
- Depuis l'utilisation de l'électrostimulation, à visée détersive et antalgique sur les angiodermites nécrosantes, le taux de réussite des greffes dans ce cadre nous parait supérieur mais une étude mériterait d'être réalisée
- Enfin, la greffe peut être faite
Dermocorticoïdes[8]
- Les dermocorticoïdes forts, utilisés en péri-lésionnel sur les zones inflammatoires, permettent de diminuer l'extension de la nécrose
- Dans notre expérience, les dermocorticoïdes devraient être utilisés en première intention, en l'absence de signe infectieux, dès que le diagnostic est porté et en attendant un avis spécialisé
Choix d'un pansement
- Contre-indications
- - Pansements adhésifs
- - Pansements qui vont sécher (tulles vaselinés)
- - Pansements humides
- Indications
- - Pansement absorbant pour limiter la macération
Compression
- Aucune contre-indication absolue au port d'une compression adaptée, mais attention aux risques
- Risques
- - Attention en cas de lésion en regard du tendon d'Achille → risque de douleur et d'aggravation par phénomène de pathergie
- - Risque de douleur
Repos & Décharge
- Objectif : limiter les douleurs
- Si atteinte du tendon d'Achille → immobilisation de l'articulation
Références
- ↑ Vuerstaeck JDD et al. Arteriolosclerotic ulcer of Martorell. J Eur Acad Dermatol Venereol JEADV 2010;24(8):867-74
- ↑ Senet P et al. Hypertensive leg ulcers: epidemiological characteristics ans prognostic factors for healng in a prospective cohort. Ann Dermatol Venereol 2012;139(5):346-9
- ↑ Hafner J. Calciphylaxis and Martorell Hypertensive Ischemic leg ulcer: same pattern.- one pathophysiology. Dermatol Basel Switz 2016;232(5):523-33
- ↑ Monfort JB et al. Dermatology 2018;234(5-6):194-197
- ↑ Leloup P et al. The analgesic effect of electrostimulation(Woundel) in the treatment of leg ulcers. Int Wound J 2015;12(6):706-9
- ↑ Lazareth I et al. Angiodermite nécrosante: traitement par greffes cutanées précoces. Ann Dermatol Venereol 1995;122(9):575-8
- ↑ Dagregotio G et al. A retrospective review of 20 hypertensive leg ulcers treated with mesh skin grafts. J Eur Acad Dermatol Venereol JEADV 2006;20(2):166-9
- ↑ Carre D et al. Bénéfices des corticoïdes locaux dans l'angiodermite nécrosante. Ann Dermatol Venereol 2003;130(5):547-8